Rückenschmerzen

80 Prozent der Deutschen geben an, in Ihrem Leben schon einmal an Rückenschmerzen gelitten zu haben. Gehören Sie auch dazu? Doch wie entstehen Rückenschmerzen, wie können sie eingeteilt werden und welche Diagnose- und Therapiemöglichkeiten gibt es?
Inhaltsverzeichnis:
- Wie ist der Rücken aufgebaut?
- Was sind Rückenschmerzen?
- Ursache, Diagnose und Therapiemöglichkeiten bei spezifischen Rückenschmerzen
Wie ist der Rücken aufgebaut?
Was umgangssprachlich als Rücken bezeichnet wird, umfasst ganz verschiedene Strukturen. All diese Strukturen arbeiten mit- und gegeneinander und ermöglichen so hochkomplexe Bewegungsabläufe. Der aufrechte Gang ist nur ein Beispiel. Ihr Rücken ermöglicht Ihnen Streck-, Beuge- und Drehbewegungen. Sogar seitliche Bewegungen sind möglich. Funktioniert ein Teil in diesem System nicht richtig, kann sich das auf alle anderen Teile auswirken. Das bedeutet auch, dass der Ort des Schmerzes, nicht unbedingt bedeutet, dass auch an diesem Punkt die „Störung“ liegt.
Was sind Rückenschmerzen?
Rückenschmerzen sind sehr vielfältig. Mal drückt es, mal zieht es, manchmal strahlt der Schmerz in den Kopf, Arme oder Beine. Manchmal hat man sich am Vortag verhoben ein anderes Mal falsch gelegen Es gibt verschiedene Möglichkeiten Rückenschmerzen einzuteilen:
- Nach der Lokalisation, also wo sie auftreten (oberer, mittlerer und unterer Rücken)
- Nach der Dauer, also wie lange sie auftreten (akut, subakut und chronisch) und
- Nach der Ursache (unspezifisch oder spezifisch)
WICHTIG! Dauern Rückenschmerzen länger als zwei Tage und unvermindert stark an, sollten Sie sich in ärztliche Behandlung begeben. Treten die Schmerzen in Verbindung mit folgenden Symptomen auf, sollte sofort ein Arzt oder eine Ärztin konsultiert werden:
- Starke Schmerzen im unteren Rücken, die mit Lähmungserscheinungen am Unterleib und an den Beinen verbunden sind
- Verlust der Kontrolle über Blase und Darm (Inkontinenz), oder das Gefühl zu müssen, aber nicht zu können (Harnverhalt)
- Taubheitsgefühle an den Innenseiten der Oberschenkel
Oberer, mittlerer und unterer Rücken (Bild Aufbau Wirbelsäule)
Unsere Wirbelsäule lässt sich nach der unterschiedlichen Form der Wirbelkörper i
Die Halswirbelsäule, die Brustwirbelsäule, die Lendenwirbelsäule, das Kreuzbein und das Steißbein. Will man sie vereinfacht zusammenfassen ist die Halswirbelsäule der obere Rücken. Die Brustwirbelsäule ist der mittlere Rücken und Lendenwirbel sowie Kreuz- und Steißbein bilden den unteren Rücken.
Einteilung in Hals-, Brust-, Lenden- und Sakralwirbelsäule. Die Biegungen der einzelnen Abschnitte (Kyphosen und Lordosen) sind im Bild gut zu erkennen.
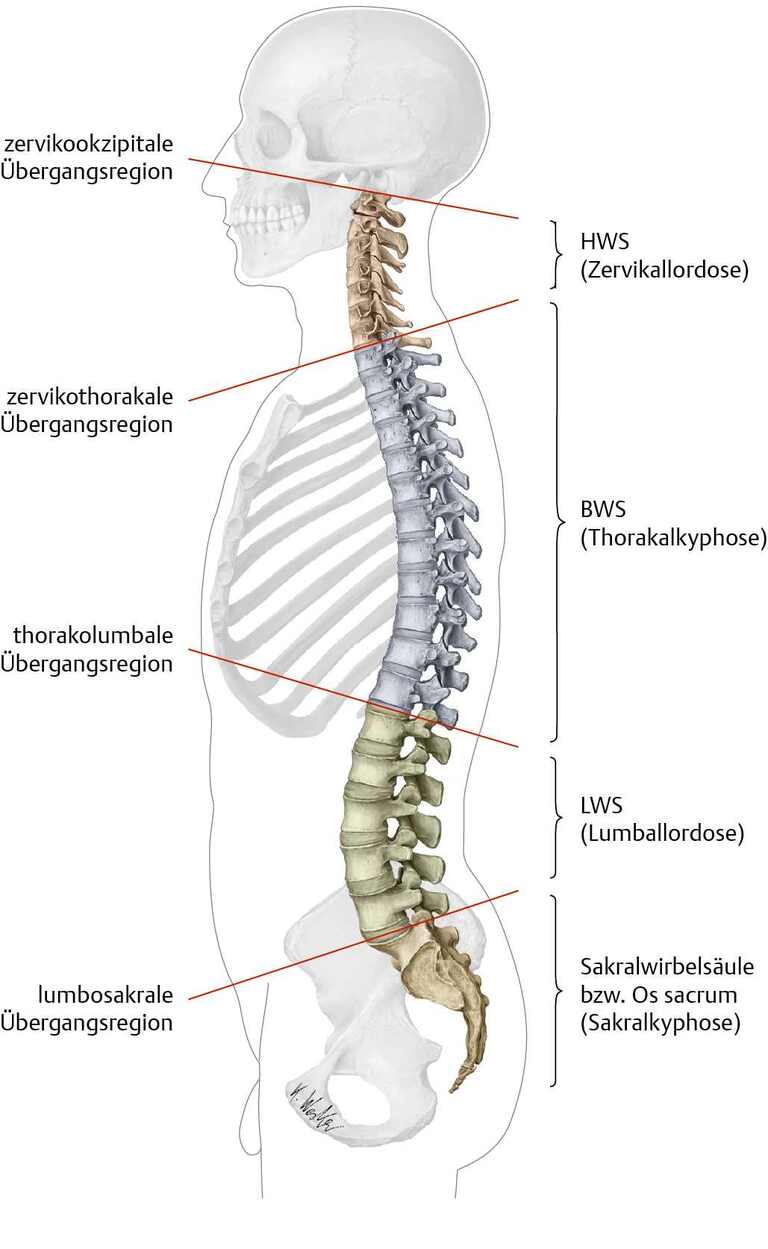
(Aus: Schünke M, Schulte E, Schumacher U: Prometheus LernAtlas der Anatomie. Illustrationen von Voll M und Wesker K. 5. Aufl. Stuttgart: Thieme; 2018.)
(Aus: Schünke M, Schulte E, Schumacher U: Prometheus LernAtlas der Anatomie. Illustrationen von Voll M und Wesker K. 5. Aufl. Stuttgart: Thieme; 2018.)
-
Haben Sie Schmerzen in der Halswirbelsäule strahlen diese oft in die Arme, die Schultern oder den Kopf. Manche Betroffene sprechen von einem Schmerz, der sogar bis in die Augenregion strahlen kann. Diese Schmerzen können akut oder auch chronisch auftreten. Eine häufige Ursache sind Fehlhaltungen. Besonders Menschen die viel an einem Bildschirm arbeiten, neigen zu Nacken- Kopf- und Schulterschmerzen. Ursache ist meist eine unergonomische Arbeitsplatzsituation. Also falsch eingestellte Tische und Stühle oder ein falsch platzierter Monitor. Einfache Übungen können häufig schon helfen Beschwerden zu mildern. Eine andere weit verbreitete Ursache für diese Art von Schmerzen kann Stress sein. Bandscheibenvorfälle treten in der Halswirbelsäule relativ selten auf.
-
Auch Schmerzen im mittleren Rücken lassen sich häufig auf eine Fehlhaltung zurückführen. Selten entstehen die Schmerzen durch Verletzungen. Besonders im Liegen nehmen sie diese Schmerzen besonders wahr. Die Schmerzen können stechend oder sogar brennend sein. Treten Schmerzen vor allem beim Einatmen auf, können Wirbelblockaden die Ursache sein.
-
Schmerzen im unteren Rücken treten am häufigsten auf. Denn ihre Lendenwirbelsäule trägt die größte Last. Ursachen können Verletzungen sein, Überanstrengung, ein Bandscheibenvorfall aber auch eine Fehlstellung der Hüfte. Schmerzen können in den oberen Rücken strahlen, aber auch über ihr Gesäß bis in die Beine hinein.
Wie lange dauern Rückenschmerzen?
Rückenschmerzen können unterschiedlich lange andauern. Medizinerinnen und Mediziner unterscheiden zwischen akuten, subakuten und chronischen Rückenschmerzen. Je nachdem wie lange sie andauern und wieviel Zeit zwischen dem Auftreten vergeht.
-
Von akuten Rückenschmerzen sprechen Expertinnen und Experten, wenn Ihre Schmerzen maximal sechs Wochen andauern und sie zum ersten Mal, oder nach sechs schmerzfreien Monaten, erneut auftreten. Häufig können Sie akute Rückenschmerzen selbst lindern: Wärme entspannt verspannte Muskeln und Muskelgruppen. Eine Wärmflasche, eine Heizdecke oder auch ein Vollbad mildern die Schmerzen häufig schon. Auch Bewegung hilft. Bettruhe sollten Sie vermeiden. Stattdessen helfen leichte und durchblutungsfördernde Bewegungsübungen.
-
Dauern Ihre Rückenschmerzen zwischen sechs und zwölf Wochen an, spricht man von subakuten Rückenschmerzen. Genau wie die akuten Rückenschmerzen können Sie auch diese häufig selbstständig und zu Hause therapieren.
-
Wenn Ihre Rückenschmerzen länger als zwölf Wochen andauern, werden diese als chronische Rückenschmerzen bezeichnet. Treten immer wieder die gleichen Schmerzen auf, spricht man auch von rezidivierenden, also wiederkehrenden chronischen Rückenschmerzen. Der Schmerz selbst kann über diesen Zeitraum variieren, also mal stärker oder mal schwächer sein. Lesen Sie hier mehr zu chronischen Rückenschmerzen.
Unterscheidung von Rückenschmerzen nach ihrer Ursache
Die dritte Möglichkeit zur Einteilung von Rückenschmerzen ist, ob eine Ursache benannt werden kann oder nicht. Wenn bei Ihnen keine Ursache vorliegt sprechen Expertinnen und Experten von unspezifischen Rückenschmerzen. Liegt eine Ursache vor von spezifischen.
-
Leider ist es auch möglich, dass die Ursache Ihrer Rückenschmerzen nicht gefunden wird. In diesem Fall sprechen Expertinnen und Experten von unspezifischen Rückenschmerzen. Sie können alle Teile des Rückens betreffen. Die Mehrheit aller Rückenschmerzen fällt in diese Kategorie. Schmerzqualität und -ort können dabei unterschiedlich sein, ebenso die Schmerzintensivität.
-
Ist die Ursache Ihrer Rückenschmerzen bekannt, sprechen Expertinnen und Experten von spezifischen Rückenschmerzen. Allerdings muss die Ursache des Schmerzes nicht unbedingt im Rücken liegen. Wie es beispielsweise bei einem Bandscheibenvorfall wäre. Ursache können auch internistische Erkrankungen sein, wie beispielsweise eine Nierenentzündung oder ein Herzinfarkt.
- Veränderungen der Bandscheiben und Wirbelkörper (Ostechondrose)
- Veränderungen der kleinen Wirbelgelenke (Wirbelsäulenarthrose)
- Bandscheibenvorfall
- Muskelverspannungen
- Lumbale Spinalkanalstenose
- Morbus Scheuermann
- Verkrümmung der Wirbelsäule (Skoliose)
- Weitere Ursachen
Ursache, Diagnose und Therapiemöglichkeiten bei spezifischen Rückenschmerzen
Im Gegensatz zu den unspezifischen Rückenschmerzen, können spezifische Rückenschmerzen diagnostiziert und anschließend behandelt werden. Je nachdem, welche Ursache Ihre Rückenschmerzen haben, gibt es unterschiedliche Therapiemöglichkeiten.
-
Osteochondrose bezeichnet den Abbau von Knochen- und Knorpelgewebe. Im Rücken sind davon im ersten Schritt die Bandscheiben und dann die Wirbelkörper betroffen.
Ursache: Ursache für eine Osteochondrose sind Über- und Fehlbelastungen der Wirbelsäule. Im Regelfall machen sie sich erst mit zunehmendem Alter bemerkbar, daher ist es wichtig, dass Sie schon früh darauf achten Rückengerecht zu leben und zu arbeiten.
Die Diagnose von Osteochondrose
Diagnostiziert wird die Oseochondrose durch ein Gespräch mit der Ärztin oder dem Arzt, in dem Sie Ihre Beschwerden detailliert beschreiben. Im nächsten Schritt wird dann ein Röntgenbild oder ein MRT gemacht, um den Zustand der Bandscheiben und Wirbelkörper genau beurteilen zu können.
Therapiemöglichkeiten bei Osteochondrose
Im Vordergrund der Therapie steht die Schmerzbekämpfung. Da es nicht möglich ist den Verschleiß rückgängig zu machen, ist Ostechondrose nicht heilbar. Physiotherapie und gezielter Muskelaufbau sollen den Verschleiß stoppen. Wärme, Massagen und Bewegung helfen gegen den Schmerz.
-
Die Wirbelgelenke sind die rückenseitigen Verbindungen zwischen Ihren einzelnen Wirbelkörpern. Eine dünne Knorpelschicht verhindert, dass die einzelnen Gelenke aufeinander reiben. Bei der Wirbelsäulenarthrose verschleiß diese Schicht.
Die Ursache einer Wirbelsäulenarthrose
Durch den normalen Verschleiß aber besonders durch Fehl- und Überbelastung wird diese Knorpelschicht abgebaut. Nun reiben die knöchernen Gelenke aneinander und das verursacht vor allem bei Bewegungsbeginn, also beispielsweise beim Aufstehen, starke Schmerzen. Die Wirbelsäulenarthrose wird auch als Facettengelenksarthrose oder Facettensyndrom bezeichnet. Wenn Sie an einer anderen Wirbelsäulenerkrankung wie dem Morbus Scheuermann oder einer Skoliose leiden, gelten Sie als besonders gefährdet an einer Wirbelsäulenarthrose zu erkranken.
Die Diagnose bei einer Wirbelsäulenarthrose
Diagnostiziert wird die Wirbelsäulenarthrose mittels eines bildgebenden Verfahrens, das kann ein Röntgenbild, eine Computer- oder Magnetresonanztomografie sein. Wichtig ist genau einzugrenzen, wo die Ursache für den Schmerz liegt.
Die Therapie bei einer Wirbelsäulenarthrose
Es gibt mehrere Möglichkeiten die Wirbelsäulenarthrose zu therapieren. Konservative Therapien beinhalten Schmerzmittel, Schmerztherapie, Physiotherapie und Kräftigungsübungen für den Rücken. Vor allem im Anfangsstadium der Erkrankung können Ihnen Bewegungsübungen helfen, das Fortschreiten der Erkrankung zu verhindern. Ist die Erkrankung bereits in einem fortgeschrittenen Stadium, hilft häufig nur noch eine operative Therapie.
-
Bei einem Bandscheibenvorfall „fällt“ die Bandscheibe aus ihrem Fach zwischen zwei Wirbelkörpern und kann ihre Funktion als Stoßdämpfer nicht mehr erfüllen. Die Symptome eines Bandscheibenvorfalls können von Schmerzen, über Taubheitsgefühl und Lähmungen, bis hin zum Verlust der Kontrolle über Blasen- und Darmmuskulatur führen. Sollten Sie unter Taubheitsgefühl, Inkontinenz oder Harnverhalt leiden, sollten Sie sofort einen Arzt aufsuchen.
Mögliche Ursache für einen Bandscheibenvorfall
Durch eine Fehl- oder Überbelastung reißt der faserige Bandscheibenring und der gallertartige Kern der Bandscheibe tritt aus und drückt auf Nerven. Betroffen können sowohl die Spinalnerven als auch das Rückenmark sein. Beide Strukturen sind Teil Ihres Nervensystems. Sie beinhalten sowohl Strukturen für die Weiterleitung von Wahrnehmungen (afferente Nerven), beispielsweise für Schmerz, aber auch für die Bewegung (efferente Nerven). Ungefähr 90 Prozent aller Bandscheibenvorfälle treten in der Lendenwirbelsäule auf.
Die Diagnose eines Bandscheibenvorfalls
Eindeutig feststellen lässt sich ein Bandscheibenvorfall nur mittels bildgebender Verfahren, wie einem Röntgen, CT oder MRT.
Therapieansätze bei einem Bandscheibenvorfall
Ein Bandscheibenvorfall kann sowohl konservativ als auch operativ behandelt werden. Konservativ bedeutet, dass Physiotherapie, schmerzstillende Medikamente und Therapien sowie gezielter Muskelaufbau eingesetzt werden. Ziel ist es Ihre Schmerzen zu lindern und eine Verschlechterung des Zustands zu vermeiden. So lassen sich circa 90 Prozent der Bandscheibenvorfälle in den Griff bekommen.
Bei der operativen Therapie wird der Teil der Bandscheibe, der auf den Nerv drückt, entfernt.
TIPP: Um schnell etwas gegen die Schmerzen zu unternehmen, kann die Stufenlagerung helfen. (Abbildung Stufenlagerung)
-
Beinahe jeder erleidet in seinem Leben einmal an einer akuten Lumbago, auch Hexenschuss genannt. Akute Lumbago bezeichnet das Auftreten plötzlicher starker Schmerzen im Bereich der Lendenwirbelsäule. Beinahe genauso klingt die Lumbalgie, hiermit ist jedoch meist der chronische Verlauf gemeint.
Mögliche Ursachen für einen Hexenschuss
Ursache sind plötzlich auftretende Verspannungen und Krämpfe, meist in Folge einer Überbelastung, wie schweres und nicht rückengerechtes Heben.
Wie wird ein Hexenschuss diagnostiziert?
Die Diagnose „Hexenschuss“ können Sie meist selbst stellen. Häufig tritt er sofort nach der Fehl- oder Überbelastung auf. Bestehen die Schmerzen über mehrere Tage sollten Sie eine Ärztin oder einen Arzt aufsuchen. Nach einem Gespräch wird eventuell ein bildgebendes Verfahren, wie Röntgen, CT oder MRT angeordnet, um andere Ursachen auszuschließen.
Was hilft bei einem Hexenschuss?
Meist sind die Schmerzen so stark, dass Betroffene sich kaum bewegen können. Auch hier kann die Stufenlagerung helfen. Wärme in Form von Heizdecken oder heißen Bädern hilft, die Muskelverspannungen zu lösen.
-
Ein dumpfer oder ziehender Schmerz gepaart mit einer Bewegungseinschränkung. Verspannungen im Rücken-, Schulter- und Nackenbereich sind vielen Menschen vertraut.
Die häufigsten Ursachen von Muskelverspannungen
Eine Fehl- oder Überbelastung kann zu Verspannungen führen. Aber auch, wenn Sie angespannt sind, beispielsweise in Form von Stress und Ängsten, kann sich das auch auf Ihre Muskulatur übertragen. Um etwas gegen die Verspannungen zu unternehmen, hilft es festzustellen, was sie auslöst.
Die Diagnose einer Muskelverspannung
Die Diagnose können Sie meist selbst stellen. Verspannte Muskeln schmerzen und sind deutlich verhärtet. Wenn die Muskelverspannungen über mehrere Tage bestehen, sollten Sie einen Arzt aufsuchen.
Die Therapie einer Muskelverspannung
Die allermeisten Muskelverspannungen können Sie selbst zu Hause therapieren. Wärme in Form einer Wärmflasche, einer Heizdecke oder eines Kernkissens kann die Verspannungen lösen und Schmerzen lindern. Auch leichte Bewegung hilft gegen die Schmerzen und löst die Verspannungen. Sind Stress und Ängste der Auslöser können Entspannungsübungen helfen.
-
Bei einer lumbalen Spinalkanalstenose verengt sich der Kanal, in dem das Rückenmark verläuft, im Bereich der Lendenwirbelsäule. Der Druck auf diese wichtigen Nervenbahnen kann Schmerzen, Taubheitsgefühl, bis hin zu Inkontinenz oder Harnverhalt auslösen. Die Schmerzen strahlen über das Gesäß in die Beine, häufig wird der Bereich des unteren Rückens auch als unbeweglich empfunden. Manche Betroffene berichten, dass es ihnen schwer fällt längere Strecken zu Laufen und sie immer wieder wegen Schmerzen pausieren müssen. Ihnen hilft es häufig sich zu setzen oder vornüberzubeugen, um den Bereich der Lendenwirbelsäule zu entlasten.
Ursachen für eine Lumbalen Spinalkanalstenose
Die Ursache der Lumbalen Spinalkanalstenose ist meist verschleißbedingt. Aber auch Über- und Fehlbelastungen können zu einer Verengung des Spinalkanals führen.
Die Diagnose Lumbale Spinalkanalstenose
Die Diagnose wird von Ihrem behandelnden Arzt oder Ärztin anhand der beschriebenen Symptome gestellt. Ein bildgebendes Verfahren, wie Röntgen, CT oder MRT sichert die Diagnose ab.
Therapiemöglichkeiten einer Lumbale Spinalkanalstenose
Zunächst wird versucht die Spinalkanalstenose konservativ zu behandeln. Das bedeutet eine Kombination aus Physiotherapie, Muskelaufbau und Rückenschule. Wärme kann helfen die Schmerzen zu lindern. Tritt durch die Maßnahmen keine Besserung ein, kann eine Operation in Betracht gezogen werden.
-
Morbus Scheuermann oder auch Scheuermann-Krankheit wird meist im Jugendalter diagnostiziert. Sie entsteht dadurch, dass nicht alle Seiten der Wirbelkörper gleichmäßig wachsen. Das Wachstum auf einer Seite überwiegt, so entstehen Keilwirbel. Am häufigsten davon betroffen ist die Brustwirbelsäule. Durch die Keilwirbel verstärkt sich die normale Krümmung der Wirbelsäule und es entsteht ein Rundrücken.
Die Ursachen von Morbus Scheuermann
Der eigentliche auslösende Faktor, der zu der Wachstumsstörung führt, ist noch nicht geklärt. Da Morbus Scheuermann aber familiär gehäuft auftritt, wir eine erbliche Komponente vermutet.
Die Diagnose von Morbus Scheuermann
Wichtig ist es, die Diagnose möglichst frühzeitig zu stellen. Dazu wird ein Anamnesegespräch geführt, dass die wichtigsten Symptome und familiäre Vorbelastung festhält. Mit Hilfe einer körperlichen Untersuchung wird die Beweglichkeit und die Form der Wirbelsäule erfasst sowie die Schmerzintensität. Durch ein bildgebendes Verfahren können schließlich die Wirbelkörper dargestellt werden und wie weit fortgeschritten die Krankheit schon ist.
Therapieansätze bei Morbus Scheuermann
Die Therapie beim Morbus Scheuermann richtet sich stark danach, wie weit das Wachstum der Wirbelsäule fortgeschritten ist. Wird frühzeitig mit der Therapie begonnen, kann eine starke Verformung der Wirbelkörper verhindert werden. Das geschieht zum einen durch Physiotherapie und der gezielten Stärkung von Muskelgruppen. Ein speziell angefertigtes Korsett kann helfen, das Fortschreiten der Krankheit zu verhindern. Hierfür ist es allerdings notwendig, dass das Korsett konsequent getragen wird.
-
Die Wirbelsäule weist in der Seitenansicht eine natürliche doppelte S-Form auf. Bei der Skoliose verkrümmt sich Ihre Wirbelsäule zusätzlich nach rechts oder links. Diese Verkrümmung ist immer dauerhaft, aber unterschiedlich stark ausgeprägt. Vor allem bei unbehandelten Skoliosen treten ab dem 30. Lebensjahr gehäuft Muskelverspannungen auf. Je nach Stärke der Skoliose kann sich ein Rippenbuckel bilden oder sogar Atemnot vorkommen.
Ursache: In ungefähr 90 Prozent der Fälle gibt es keine direkt feststellbare Ursache. Man spricht von einer idiopathischen Skoliose. Bei den restlichen zehn Prozent liegt eine bekannte Ursache vor. Hierzu zählen Muskel- und Bindegewebserkrankungen aber auch Fehlbildungen.
Diagnose: Die Diagnose erfolgt meist über eine körperliche Untersuchung. Hierbei kann der geschulte Blick der Ärztin oder des Arztes die Verkrümmung erkennen. Durch ein Röntgenbild kann der Schweregrad der Erkrankung klassifiziert werden.
Therapie: Bei der Therapie der Skoliose steht im Vordergrund deren fortschreiten aufzuhalten. Dies geschieht durch Physiotherapie, Bewegung und Kräftigungsübungen sowie Rückenschule. Eine operative Therapie wird nur bei sehr schweren Fällen in Erwägung gezogen.
-
Die Liste der Ursachen für spezifische Rückenschmerzen ist sehr lang. Nicht immer liegen die verursachenden Strukturen und Organe im Rücken, manchmal strahlen die Schmerzen auch in den Rücken aus. Krankheitsbilder die Rückenschmerzen verursachen können sind beispielsweise Nierenbeckenentzündungen, Herzerkrankungen, Lungenerkrankungen oder Erkrankungen der Speiseröhre. Auch eine Schwangerschaft kann starke Rückenschmerzen verursachen.
Bandscheiben liegen als Puffer zwischen den Wirbelkörpern der Wirbelsäule. Sie bestehen aus einem festen faserigem Knorpelring und einem gallertartigen Kern. Ihre Hauptaufgabe ist das Abdämpfen von Stößen. Das tun Sie, indem sie Wasser einlagern, dass über den Tag verteilt dann wieder „herausgepresst“ wird. Bewegung ist für diese Wasseraufnahme und -abgabe ein wichtiger Stimulus. Im Laufe Ihres Lebens baut sich die Knorpelsubstanz kontinuierlich ab. Allerdings kann Sie vom Körper nicht wieder aufgebaut werden.










